Epidemiologie is een observatiewetenschap. Zij bestudeert hypothesen over de distributie en de oorzaken van ziekten die in een bepaalde populatie optreden. Een epidemiologische studie gaat na of er een statistisch verband bestaat tussen een bepaalde factor en het optreden van een ziekte, en bepaalt dan het belang van dit verband. Epidemiologische studies zijn gevoelig voor verschillende soorten vertekening.
Epidemiologie
Voordelen van epidemiologische studies
- Focus = mens
- Blootstelling aan agens = werkelijke situatie
- Eindpunten: mortaliteit & morbiditeit
- Potentieel gevoelige personen kunnen worden bestudeerd.
- Het is mogelijk acute en chronische blootstellingen te bestuderen
Beperkingen van epidemiologische studies
- Moeilijk om causaliteit aan te tonen
- Moeilijk om alle ‘confounders’ in beschouwing te nemen
- Moeilijkheid om accurate metingen van individuele blootstellingen te bekomen
- Epi-studies zijn zeer duur en tijdrovend (i.h.b. cohortstudies)
Principes van epidemiologische studies
Om de invloed van de factor “elektrisch veld” en/of “magnetische veld” op een ziekte te bestuderen, voert de epidemioloog onderzoeken uit op relevante populaties. Gewoonlijk worden twee hoofdtypes van epidemiologische studies uitgevoerd: analytische en experimentele (onderzoeken) epidemiologie.
Analytische epidemiologie
1. Ecologische studies
Ecologische studies vergelijken veeleer groepen dan individuen: ze bestuderen het verband (correlatie) tussen blootstellingsvariabelen en gezondheid, wanneer onderzoekers niet over individuele gegevens beschikken.
Ecologische studies geven niet de blootstelling of de gezondheid van elk individu binnen de groep weer, maar het gemiddelde blootstellingsniveau en de gezondheid van populaties. Onderzoekers kunnen dezelfde populatie op verschillende tijdstippen (tijdelijke variaties) of meer populaties van verschillende geografische gebieden tijdens dezelfde periode bestuderen (geografische variatie).
Zo kan dit soort onderzoek worden gebruikt om het verband te bestuderen tussen de concentraties luchtverontreinigers (CO2, ozon, …) en de in de daaropvolgende dagen verzamelde sterftecijfers op basis van ziekenhuisgegevens en overlijdenscertificaten.
Zelfs al zijn de resultaten niet nauwkeurig op individueel niveau, toch zijn ecologische studies interessant omdat ze snel kunnen worden opgezet en tamelijk goedkoop zijn omdat ze op bestaande gegevens gebaseerd zijn. Ze kunnen de basis vormen voor andere studies zoals patiënt-controleonderzoeken of cohortstudies. Ze kunnen hypothesen genereren.
2. Patiënt-Controleonderzoeken
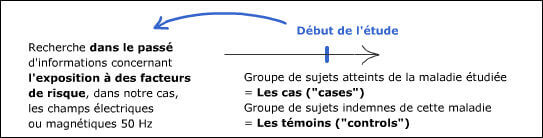
Men selecteert een groep proefpersonen die de te onderzoeken ziekte hebben (de ‘cases’ of gevallen) en een groep die de ziekte niet heeft (de controles of getuigen). Voor elk van de proefpersonen van de enquête zoekt men informatie over de blootstelling aan risicofactoren in hun verleden. Om die reden noemt men patiënt-controleonderzoeken retrospectief omdat de bestudeerde ziekte reeds is opgetreden en men naar voorbije blootstelling aan risicofactoren zoekt . Daarna vergelijkt men de blootstelling aan de risicofactor bij de gevallen en bij de getuigen. Het voordeel van dit protocol is dat het weinig kost en vrij snel te realiseren is. Het belangrijkste nadeel is de moeilijkheid om de voorgeschiedenis van de patiënten en de getuigen vergelijkbaar en zonder vertekening te reconstrueren. De meting van het verband noemt men de odds-ratio (OR). Patiënt-controleonderzoeken zijn een goed type studie voor zeldzame ziekten.
3. Cohortstudies (Blootgestelden – Niet blootgestelden)
Gedurende een bepaalde periode wordt een groep personen gevolgd die aan een risicofactor is blootgesteld en ook een gelijkaardige groep als de eerste, die echter niet aan de bestudeerde factor is blootgesteld. In beide groepen wordt de prevalentie van de ziekte vergeleken.

- Retrospectieve cohortstudies:
In retrospectieve studies zoeken onderzoekers in het verleden naar het bestaan van een ziekte binnen twee zo sterk mogelijk gelijkende groepen met uitzondering van hun EMV-blootstelling. In retrospectieve cohortstudies noemt men de meting van het verband het relatief risico (RR). - Prospectieve cohortstudies:
Omdat de onderzoekers groepen personen in de tijd volgen met betrekking tot het optreden van de ziekte, wordt dit type studie een prospectieve studie genoemd.
Het voordeel van een prospectieve studie is de kleinere kans op vertekening van de resultaten.De nadelen schuilen in de kosten en de moeilijkheden om dit soort studie te voeren als de ziekte zeldzaam is of een lange latentietijd heeft (pas optreedt na een lange termijn). De meting van het verband noemt men het relatief risico (RR).
Experimentele epidemiologie
De term experimentele studies houdt in dat, in tegenstelling tot cohortstudies, de onderzoekers de blootstellingsomstandigheden van de proefpersonen controleren. Blootgestelde en niet-blootgestelde groepen worden gevolgd en vergeleken wat betreft de impact van de bestudeerde gebeurtenis. De proefpersonen worden willekeurig in een van de groepen ingedeeld.
Wanneer deze studies correct worden uitgevoerd, zijn ze het ideale model om het verband tussen blootstelling aan een agens en het voorkomen van een ziekte te bestuderen omdat de groepen die worden vergeleken slechts op één punt verschillen: de blootstelling. Deze benadering is echter niet altijd mogelijk, meestal omwille van ethische redenen wanneer de blootstelling waaraan een groep proefpersonen moet worden onderworpen potentieel schadelijk is. Onderzoeken worden meestal gebruikt om de doeltreffendheid van interventies te controleren (vb. geneesmiddelen)
Wat is een meta-analyse?
Meta-analyse is een statistische techniek die de gegevens van vergelijkbare epidemiologische studies verzamelt om ze te analyseren en de coherentie van de verkregen resultaten te evalueren.
Significant risico
De odds ratio (patiënt-controleonderzoek) komt overeen met het blootstellingsrisico van de gevallen vergeleken met het blootstellingsrisico van de getuigen.
Het relatief risico (studie blootgestelden – niet-blootgestelden) komt overeen met het risico van de personen die aan de bestudeerde factor zijn blootgesteld vergeleken met het risico van de niet-blootgestelde personen.
Als de odds ratio of het relatief risico gelijk is aan 1, betekent dit geen verhoogd risico in de groep van gevallen of in de blootgestelde populatie. Hoe dichter de odds ratio of het relatief risico bij 1 ligt, hoe lager het risico.
Het betrouwbaarheidsinterval duidt de graad van precisie aan waarmee de odds ratio of het relatief risico is gemeten. Een betrouwbaarheidsinterval van 95 % (BI 95 %) betekent dat dit interval met een waarschijnlijkheid van 95 % de echte waarde van het relatief risico of de odds ratio bevat. De odds ratio of het relatief risico wordt als significant beschouwd als het betrouwbaarheidsinterval niet de waarde 1 bevat.
Voorbeeld: Als een relatief risico gelijk is aan 2,7 met een betrouwbaarheidsinterval van 95 % (2,3 – 3,1), is het risico significant omdat de ondergrens van het interval groter is dan 1. Daarentegen is een relatief risico van 1,4 met een betrouwbaarheidsinterval van 95 % (0,9 – 1,9) niet significant omdat de waarde 1 in het betrouwbaarheidsinterval is vervat.
Verband en causaliteit
Epidemiologische studies kunnen op zich niet bepalen of er sprake is van een duidelijk causaal verband, m.a.w. een verband tussen oorzaak en gevolg. Als men een verband vindt tussen een factor en een ziekte betekent dit nog niet dat dit agens de ziekte heeft veroorzaakt. Een causaal verband kan pas worden bevestigd als aan de volgende criteria is voldaan:
- de kracht van het verband: de causale aard van een verband is des te waarschijnlijker naarmate de waarde van het relatief risico of de odds ratio hoog is;
- de specificiteit van het verband: en bepaalde blootstelling leidt specifiek tot een bepaalde pathologie;
- de constantheid en reproduceerbaarheid van het verband: men moet tot dezelfde resultaten komen in meerdere onderzoeken en in verschillende populaties;
- de coherentie met de resultaten van studies die reeds in de wetenschappelijke literatuur zijn gepubliceerd;
- de tijdsrelatie: de blootstelling aan de vermeende causale factor moet voorafgaan aan het uitbreken van de ziekte;
- de dosis-effectrelatie: hoe hoger de blootstelling, des te sterker het effect op de gezondheid;
- de aannemelijkheid van het vooropgestelde biologisch mechanisme.
Vertekeningsbronnen van epidemiologische studies
Vertekening informatie
De informatievertekening betreft de schatting en meting van de parameter(s) die het levend organisme beïnvloeden. Na 30 jaar onderzoek zijn de vorsers het er nog niet over eens welke blootstellingsfactoren zij moeten onderzoeken om de biologische effecten te begrijpen:
- Wat moeten we meten of berekenen? het elektrisch veld, het magnetisch inductieveld, het elektriciteitsverbruik, de bekabelingscode, …
- Welke meetparameter moeten we aanhouden? de piek, het gemiddelde, de mediaan, een gecumuleerde dosis, …
- Hoe lang moeten we meten? momentopname, 24 u, 1 week, …
- Waar moeten we meten? in het huis, voor het huis, in de slaapkamer, op de werkplaats, …
- Wanneer moeten we meten? overdag, in de vrije tijd, ’s nachts
- Hoe belangrijk is het continue of variabele karakter van onze blootstelling?
- Welke drempel moeten we kiezen? 0,2 µT? 0,3 µT? 0,4 µT, meer?
Er zijn vele studies uitgevoerd met een drempel van 0,2 µT. Dokter David Savitz was de eerste die deze drempel van 0,2 µT koos om een onderscheid te maken tussen de blootgestelden en de niet-blootgestelden (Savitz et al., 1988). Zijn doel was niet een veilig niveau te bepalen maar alleen een waarde die nodig of nuttig was voor zijn analyses (Lynch C, 1997). De daaropvolgende studies werden uitgevoerd met deze drempel of andere drempels: 0,3 µT, 0,4 µT.
Vertekening m.b.t. de selectie
Het gaat met name om:
- de ondervertegenwoordiging van mensen uit kansarme sociaaleconomische middens als de getuigen willekeurig uit het telefoonboek worden gekozen,
- voor bepaalde studies is een zekere stabiliteit van de habitat bij de getuigen vereist: dat impliceert een minder grote mobiliteit van de getuigen dan van de gevallen,
- de weigering om een vragenlijst te beantwoorden of velden binnenshuis te laten meten: de personen die niet antwoorden kunnen dan verschillen van diegenen die wel willen meedoen.
Vertekening verbonden aan verstorende variabelen
Voor de blootstelling thuis slaat deze vertekening vooral op studies over de evaluatie van de velden rond omringende elektriciteitslijnen. Hoogspanningslijnen liggen niet in de steden verspreid: ze zijn vaak gegroepeerd op plaatsen met druk autoverkeer, grote luchtvervuiling en het laagste sociaaleconomische niveau. Er zijn vele potentiële verstorende variabelen (fysische, chemische, genetische, voedingsgewoonten, enz.).
In het beroepsmilieu zijn er zeer vele potentiële verstorende variabelen. Naast de klassieke factoren, zoals sociaaldemografische kenmerken, roken, drinken of algemene werkomstandigheden, houden slechts weinig studies rekening met factoren zoals organische solventen, polygechloreerde bifenylen, lasdampen of ioniserende straling die vaak kenmerkend zijn voor banen met een vrij hoge blootstelling aan elektromagnetische velden (Knave B., 1988 et Gallagher RP., 1990).
Vertekening m.b.t. publicaties
Epidemiologische studies die een verband suggereren worden over het algemeen in de vakliteratuur gepubliceerd. Epidemiologische studies die geen verband aantonen worden daarentegen niet systematisch gepubliceerd.
Documenten & Links
- Zie informatie over onderzoeksmethode in PDF (903 Ko)
- Principles of Epidemiology in Public Health Practice, Third Edition – An Introduction to Applied Epidemiology and Biostatistics: Centers for disease control and prevention


